Kann das Immunsystem von Patienten mit multipler Sklerose dazu überredet werden, Attacken gegen das eigene Nervensystem einzustellen? Offensichtlich ja! Das jedenfalls lassen Ergebnisse einer ersten klinischen Studie mit einer innovativen Zelltherapie hoffen. (Newsletter 64 / Oktober 2013)
Eigentlich hat unser Immunsystem die Aufgabe, Eindringlinge, also zum Beispiel Viren oder Bakterien, zu bekämpfen. Nicht so bei Patientinnen und Patienten mit multipler Sklerose. Bei ihnen richten sich die Zellen des Immunsystems gegen den eigenen Körper und greifen das Nervensystem an. Durch die Attacken der Immunzellen wird die Myelinscheide, eine Schutzhülle der langen Nervenfortsätze, dauerhaft beschädigt. Ist die Hüllschicht defekt, können die Stromimpulse im Nervensystem nicht mehr richtig weitergeleitet werden, ähnlich wie bei einem unisolierten Stromkabel. Letztlich gehen die nackten Nervenfortsätze, die Axone, zugrunde. Die Folgen sind vielfältig: Sehstörungen, Nerven- schmerzen, Lähmungen, ein Kribbeln in der Haut – um nur einige Symptome zu nennen. Eine Heilung für die Autoimmunerkrankung gibt es bislang nicht. Jetzt wurde erstmals ein völlig neues Verfahren zur Behandlung der multiplen Sklerose mit Unterstützung des Bundesministeriums für Bildung und Forschung (BMBF) erfolgreich in einer klinischen Studie geprüft.
20 Jahre Forschung nötig
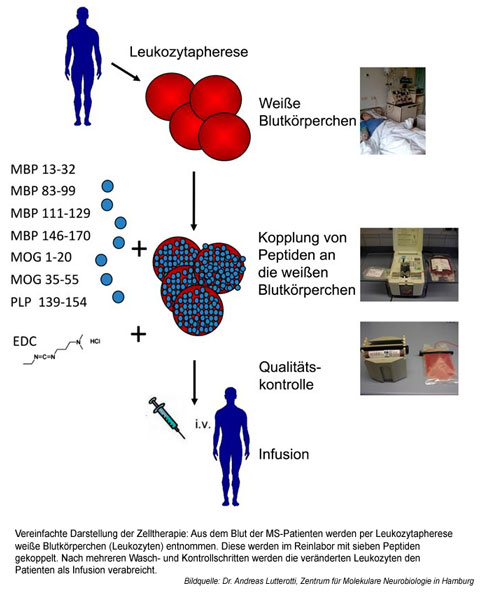
Die Idee klingt einfach: Das Immunsystem der Betroffenen, genauer die T-Zellen, sollen dazu gebracht werden, ihre Angriffe auf die Myelinscheide der Nervenzellen einzustellen. Was einfach klingt, ist medizinisch äußert komplex: Mehr als 20 Jahre haben Professor Dr. Roland Martin und sein Team an der neuen Behandlung geforscht, bis sie nun klinisch erprobt werden konnte. Vereinfacht beschrieben passiert Folgendes: Aus dem Blut der MS-Patienten werden über ein spezielles Aufbereitungsverfahren (Leukozytapherese) weiße Blutkörperchen, die Leukozyten, entnommen. Anschließend werden die Zellen in einem Reinlabor unter sehr hohen Sicherheitsauflagen weiterverarbeitet. Der wichtigste Schritt dabei ist, dass sieben Peptide, also kurze Eiweiße, an die Oberfläche der Zellen gekoppelt werden. Sie sind Bestandteil der Myelinscheide. „Genau diese Peptide werden vom Immunsystem der MS-Patienten fälschlicherweise als fremd erkannt, obwohl sie ein wichtiger Bestandteil des eigenen Nervensystems sind“, erklärt Martin. Nach mehreren Wasch- und Kontrollschritten werden die veränderten Leukozyten den Patienten noch am selben Tag als Infusion wieder verabreicht. „Was dann im Körper der Patienten passiert, ist erstaunlich: Das Immunsystem wird regelrecht ausgetrickst“, sagt Martin. Die veränderten Leukozyten sterben durch programmierten Zelltod. Nach gegenwärtigem Wissen werden die toten Leukozyten in die Milz transportiert. Dort werden ihre Bestandteile – und damit auch die sieben Myelinpeptide – dem Immunsystem präsentiert. Es entwickelt sich Immuntoleranz, d. h., den T-Zellen wird „beigebracht“, diese Myelinpeptide nicht als fremd, sondern als körpereigen zu erkennen. „Unser Verfahren nutzt damit einen sehr natürlichen Mechanismus aus, mit dem unser Körper gewährleistet, dass wir gegen die täglich in großen Mengen absterbenden eigenen Zellen keine Immunantwort und damit keine Autoimmunantwort ausbilden“, erklärt Martin.
Studie liefert erste Hinweise für Wirksamkeit
 In der Milz werden die sieben Myelinpeptide dem Immunsystem präsentiert. Es entwickelt sich Immuntoleranz.Nach den langjährigen Vorarbeiten wurde der innovative Therapieansatz nun erstmals in einer klinischen Studie an neun MS-Patienten geprüft. Die Patientinnen und Patienten erhielten unterschiedliche Zahlen der eigenen peptidgekoppelten Zellen bis zu einer Maximaldosis von 3 x 109, also drei Milliarden Zellen. Das Ergebnis: Die Therapie wurde von allen neun Patienten gut vertragen. Es traten keine Hinweise auf Sicherheitsrisiken auf. „Das war keineswegs selbstverständlich. Die Therapie hätte durchaus eine überschießende und damit gefährliche Reaktion des Immunsystems auslösen können“, beschreibt Dr. Andreas Lutterotti, der die Studie am Zentrum für Molekulare Neurobiologie in Hamburg während seines Humboldt-Forschungsstipendiums betreute. Dies war jedoch nicht der Fall. „Bei den Patienten, die eine hohe Dosierung erhalten hatten, konnten wir sogar positive Effekte auf den Krankheitsverlauf beobachten. Ihre Autoimmunreaktion gegen die Antigene der Myelinscheide nahm ab.“
In der Milz werden die sieben Myelinpeptide dem Immunsystem präsentiert. Es entwickelt sich Immuntoleranz.Nach den langjährigen Vorarbeiten wurde der innovative Therapieansatz nun erstmals in einer klinischen Studie an neun MS-Patienten geprüft. Die Patientinnen und Patienten erhielten unterschiedliche Zahlen der eigenen peptidgekoppelten Zellen bis zu einer Maximaldosis von 3 x 109, also drei Milliarden Zellen. Das Ergebnis: Die Therapie wurde von allen neun Patienten gut vertragen. Es traten keine Hinweise auf Sicherheitsrisiken auf. „Das war keineswegs selbstverständlich. Die Therapie hätte durchaus eine überschießende und damit gefährliche Reaktion des Immunsystems auslösen können“, beschreibt Dr. Andreas Lutterotti, der die Studie am Zentrum für Molekulare Neurobiologie in Hamburg während seines Humboldt-Forschungsstipendiums betreute. Dies war jedoch nicht der Fall. „Bei den Patienten, die eine hohe Dosierung erhalten hatten, konnten wir sogar positive Effekte auf den Krankheitsverlauf beobachten. Ihre Autoimmunreaktion gegen die Antigene der Myelinscheide nahm ab.“
Meilenstein für die personalisierte Behandlung
Diese Ergebnisse lassen die Wissenschaftlerinnen
und Wissenschaftler nun hoffen, auf dem richtigen Weg zu sein. „Es handelt sich um ein bisher am Menschen nie eingesetztes Verfahren, um die Toleranz des Immunsystems ganz gezielt und hochspezifisch wiederherzustellen. Damit ist unsere Zelltherapie sicherlich einer der innovativsten Therapieansätze und ein Meilenstein auf dem Weg zu einer personalisierten Behandlung der multiplen Sklerose“, so Martin. Der Neurologe arbeitete bis 2012 an der Universitätsklinik Hamburg-Eppendorf. Anschließend wechselte er mit einem Teil seines Teams ans Universitätsspital Zürich, wo er seither die Abteilung Neuroimmunologie und Multiple-Sklerose-Forschung an der Neurologischen Klinik leitet. Für die Zukunft plant er in Kooperation mit seinen Hamburger Kolleginnen und Kollegen eine Phase-II-Studie, um die Wirksamkeit dieser neuen Behandlung auf den Krankheitsverlauf von Patientinnen und Patienten mit multipler Sklerose zu prüfen.