 Hepatitis B-Viren können von der Mutter auf das Baby übertragen werden.
Hepatitis B-Viren können von der Mutter auf das Baby übertragen werden. Weltweit leiden rund 350 Millionen Menschen unter einer chronischen Hepatitis B-Virus Infektion, die zu Leberzirrhose und Leberkrebs führen kann. Damit gehört Hepatitis B zu den häufigsten Infektionskrankheiten. Obwohl seit den 80er- Jahren eine wirksame Impfung zur Verfügung steht, stellt die Erkrankung nach wie vor ein großes globales Gesundheitsproblem dar. Trotz Impfung sterben pro Jahr bis zu eine Million Menschen an den Folgen einer chronischen Hepatitis B-Virusinfektion. „Die Wirkung der bislang verfügbaren Medikamente ist leider begrenzt“, sagt Prof. Dr. Stephan Urban, Molekularbiologe und Virologe am Universitätsklinikum Heidelberg. Doch nun gibt es neue Hoffnung für Betroffene: Eine Substanz mit einem neuartigen Wirkprinzip wird derzeit in klinischen Studien getestet. „Im Gegensatz zu den bisherigen antiviralen Wirkstoffen, die eine Vermehrung von Hepatitis B-Viren in infizierten Leberzellen vermindern, greift unsere Substanz schon viel früher ein. Myrcludex B verhindert bereits, dass die Viren Leberzellen infizieren“, erklärt Professor Urban.
Millionen Jahre alter Schlüssel synthetisch nachgeahmt
Um Leberzellen (Hepatozyten) zu infizieren, müssen Hepatitis B-Viren mittels einer spezifischen Proteinstruktur auf ihrer Hülle an einen Rezeptor auf der Oberfläche der Leberzellen binden. Nur so erhalten die Viren Eintritt. Bei dem neuen Wirkstoff handelt es sich um ein kurzes Proteinbruchstück aus der Virushülle, ein Peptid, das an die Hepatozyte andockt und infolgedessen das Eindringen der Viren blockiert. Das Peptid bindet den Rezeptor auf der Zellmembran der Leberzelle und wirkt wie ein Schlüssel, der im Schloss steckengeblieben ist und abgebrochen wurde. Trotz des passenden Schlüssels können sich die Hepatitis B-Viren (HBV) dann keinen Zugang mehr in die Leberzelle verschaffen. Professor Urban: „Aus der Sicht des Virus wenden wir eine sehr subversive Strategie an: Diesen Schlüssel, den das Virus in Millionen Jahren Evolution entwickelt hat, bauen wir synthetisch nach und versperren dem Virus damit den Weg in die Zelle.“ Mit Erfolg. In einem vom Bundesministerium für Bildung und Forschung (BMBF) geförderten Projekt konnten die Wissenschaftler zeigen, dass der Wirkstoff in Mäusen eine Infektion mit Hepatitis B-Viren verhindert und keine toxischen Effekte auslöst. Alle für die klinische Anwendung notwendigen Untersuchungen konnten im Rahmen der Projektförderung abgeschlossen werden. „Die Substanz ist sehr effizient und geht direkt in die Leber. Gerade haben wir damit begonnen, sie in klinischen Studien zu testen“, so Professor Urban.
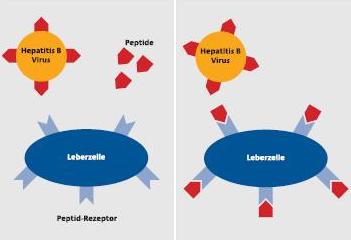 Mit einer spezifischen Peptidstruktur in der Virushülle, die wie ein Schlüssel in den Rezeptor auf der Oberfläche der Leberzelle passt, verschafft sich das Hepatitis B-Virus Zugang in die Leberzelle. Die synthetisch hergestellten Peptide blockieren die Rezeptoren und die Viren können nicht mehr in die Leberzelle eindringen.
Mit einer spezifischen Peptidstruktur in der Virushülle, die wie ein Schlüssel in den Rezeptor auf der Oberfläche der Leberzelle passt, verschafft sich das Hepatitis B-Virus Zugang in die Leberzelle. Die synthetisch hergestellten Peptide blockieren die Rezeptoren und die Viren können nicht mehr in die Leberzelle eindringen.
Schutz für Babys
Für wen wäre der neue Wirkstoff geeignet? Das Peptid könnte zum Beispiel Neugeborene HBV-positiver Mütter vor einer Ansteckung bei der Geburt schützen. „In Teilen der Welt, wie etwa in China, Südost-Asien und Gebieten Afrikas, ist diese Mutter-Kind-Transmission der häufigste Übertragungsweg und birgt ein sehr hohes Risiko für die Entwicklung einer chronischen Hepatitis B bereits im Kindesalter“, erklärt Professor Urban. Auch zum Schutz vor einer Ansteckung nach dem Kontakt mit infektiösen Körperflüssigkeiten – etwa nach einer Stichverletzung mit einer verseuchten Nadel – könnte das Peptid eingesetzt werden. Bei Patienten, die eine Lebertransplantation hinter sich haben, könnte der neue Wirkstoff eine erneute HBV Infektion verhindern. Denn im Blut kursierende Viren drohen, das transplantierte Organ zu infizieren.
Besonders interessiert die Forscherinnen und Forscher der Einsatz von Myrcludex B in Kombination mit anderen antiviralen Substanzen, die verhindern, dass Hepatitis B-Viren, die bereits in Leberzellen eingedrungen sind, sich vermehren. „Die Leber von chronisch infizierten Patienten könnte sich durch eine Kombination der zwei Wirkprinzipien nach und nach erholen. Denn die virushaltigen Leberzellen werden vom Immunsystem vernichtet. Gleichzeitig entstehen neue Hepatozyten, die durch Myrcludex B vor einer Infektion geschützt wären“, beschreibt Professor Urban. „Das ist allerdings noch Theorie.“
Eine Substanz – doppelte Wirkung
Doch Myrcludex B blockiert nicht nur den Eintritt von HBV. Der Eintrittsinhibitor wirkt auch gegen das Hepatitis D-Virus. „Das ist ein großer Durchbruch! Denn bislang gibt es keine direkte antivirale Strategie für Patienten mit Hepatitis D, sondern nur eine begrenzt wirksame Therapie mit Interferon“, betont Professor Urban. Das Hepatitis D-Virus benötigt zur Vermehrung stets die Hilfe des Hepatitis B-Virus. Eine Hepatitis D-Infektion tritt deshalb nur zusammen mit einer Hepatitis B-Infektion auf. „Eine Ko-Infektion mit Hepatitis B und D ist sehr gefährlich, die Krankheitsverläufe sind schwer und die Sterblichkeit der Betroffenen hoch“, so der Experte. Auch hier könnte der Eintrittsinhibitor zukünftig helfen.
Problem: Resistenzbildung
Viren sind bekanntlich „schlau“. Ständig verändern sie ihr genetisches Material und können so resistent gegen Medikamente werden. Professor Urban ist davon überzeugt, dass es bei dem neuen Eintrittsinhibitor seltener oder womöglich gar nicht zu Resistenzbildungen kommen wird: „Denn der Eintrittsinhibitor ist quasi eine Kopie eines in der Evolution unverändert gebliebenen Proteinbruchstücks aus der Virushülle. Ohne diesen hochkonservierten Teilbereich können die Viren nicht mehr in Hepatozyten eindringen.“ Die Folge: Virusstämme, bei denen der genetische Code für diesen Teil des Proteins verändert ist, könnten wahrscheinlich nicht überleben.
Hepatitis B: Hundert Mal ansteckender als HIV
Das Hepatitis B-Virus wird über Blut und andere Körperflüssigkeiten übertragen. In den Industrieländern erfolgt die Ansteckung in mehr als 60 Prozent der Fälle durch sexuellen Kontakt mit einem Virusträger. Daher sind neben den Risikogruppen (z. B. Drogenabhängige, medizinisches Personal) insbesondere junge, sexuell aktive Menschen gefährdet. Das Virus ist etwa hundert Mal ansteckender als HIV. Bereits kleinste Mengen Blut und geringfügige Verletzungen reichen aus, da ein Milliliter Blut bis zu fünf Milliarden infektiöse Hepatitis B-Viren enthalten kann. In Deutschland sind fast 650.000 Menschen chronisch an Hepatitis B erkrankt und damit potenziell ansteckend. Besteht kein Impfschutz, ist die Ansteckungsgefahr groß.
Ansprechpartner:
Prof. Dr. Stephan Urban
Department für Infektiologie, Molekulare Virologie
Universitätsklinikum Heidelberg
Im Neuenheimer Feld 350
69120 Heidelberg
Tel.: 06221 56-4902
Fax: 06221 56-1946
E-Mail:
stephan.urban@med.uni-heidelberg.de
 Hepatitis B-Viren können von der Mutter auf das Baby übertragen werden. Weltweit leiden rund 350 Millionen Menschen unter einer chronischen Hepatitis B-Virus Infektion, die zu Leberzirrhose und Leberkrebs führen kann. Damit gehört Hepatitis B zu den häufigsten Infektionskrankheiten. Obwohl seit den 80er- Jahren eine wirksame Impfung zur Verfügung steht, stellt die Erkrankung nach wie vor ein großes globales Gesundheitsproblem dar. Trotz Impfung sterben pro Jahr bis zu eine Million Menschen an den Folgen einer chronischen Hepatitis B-Virusinfektion. „Die Wirkung der bislang verfügbaren Medikamente ist leider begrenzt“, sagt Prof. Dr. Stephan Urban, Molekularbiologe und Virologe am Universitätsklinikum Heidelberg. Doch nun gibt es neue Hoffnung für Betroffene: Eine Substanz mit einem neuartigen Wirkprinzip wird derzeit in klinischen Studien getestet. „Im Gegensatz zu den bisherigen antiviralen Wirkstoffen, die eine Vermehrung von Hepatitis B-Viren in infizierten Leberzellen vermindern, greift unsere Substanz schon viel früher ein. Myrcludex B verhindert bereits, dass die Viren Leberzellen infizieren“, erklärt Professor Urban.
Hepatitis B-Viren können von der Mutter auf das Baby übertragen werden. Weltweit leiden rund 350 Millionen Menschen unter einer chronischen Hepatitis B-Virus Infektion, die zu Leberzirrhose und Leberkrebs führen kann. Damit gehört Hepatitis B zu den häufigsten Infektionskrankheiten. Obwohl seit den 80er- Jahren eine wirksame Impfung zur Verfügung steht, stellt die Erkrankung nach wie vor ein großes globales Gesundheitsproblem dar. Trotz Impfung sterben pro Jahr bis zu eine Million Menschen an den Folgen einer chronischen Hepatitis B-Virusinfektion. „Die Wirkung der bislang verfügbaren Medikamente ist leider begrenzt“, sagt Prof. Dr. Stephan Urban, Molekularbiologe und Virologe am Universitätsklinikum Heidelberg. Doch nun gibt es neue Hoffnung für Betroffene: Eine Substanz mit einem neuartigen Wirkprinzip wird derzeit in klinischen Studien getestet. „Im Gegensatz zu den bisherigen antiviralen Wirkstoffen, die eine Vermehrung von Hepatitis B-Viren in infizierten Leberzellen vermindern, greift unsere Substanz schon viel früher ein. Myrcludex B verhindert bereits, dass die Viren Leberzellen infizieren“, erklärt Professor Urban.  Mit einer spezifischen Peptidstruktur in der Virushülle, die wie ein Schlüssel in den Rezeptor auf der Oberfläche der Leberzelle passt, verschafft sich das Hepatitis B-Virus Zugang in die Leberzelle. Die synthetisch hergestellten Peptide blockieren die Rezeptoren und die Viren können nicht mehr in die Leberzelle eindringen.
Mit einer spezifischen Peptidstruktur in der Virushülle, die wie ein Schlüssel in den Rezeptor auf der Oberfläche der Leberzelle passt, verschafft sich das Hepatitis B-Virus Zugang in die Leberzelle. Die synthetisch hergestellten Peptide blockieren die Rezeptoren und die Viren können nicht mehr in die Leberzelle eindringen.