Wenn ich in Rente bin und endlich Zeit habe, bereise ich die Welt! Diese oder ähnliche Träume haben viele. Doch in jungen Jahren weiß keiner, ob im Rentenalter die Gesundheit noch mitspielt. Die Statistik zeigt: In vielen Fällen leider nicht. Denn die Mehrzahl der Menschen über 65 ist chronisch krank. Die gute Nachricht ist: Trotzdem fühlen sich die meisten wohl und sind zufrieden. (Newsletter 66 / Februar 2014)
 Fast zwei Drittel der Menschen leiden im Alter an drei oder mehr chronischen Krankheiten. Der Blutdruck ist viel zu
hoch, das Kreuz schmerzt
bei jeder Bewegung und
die Cholesterinwerte im Blut zeigen, dass eine Fettstoffwechselstörung vorliegt. Bluthochdruck, chronische Rücken
schmerzen und eine Fettstoffwechselstörung
gleichzeitig zu haben, ist keine Seltenheit. Vielmehr sind diese drei Volkskrankheiten eine der häufigsten Kombinationen
chronischer Krankheiten im Alter. Auch Bluthochdruck, Rückenschmerzen
gemeinsam mit einer Gelenkarthrose sind ganz oben auf der Rangliste der häufigsten Mehrfacherkrankungen.
Fast zwei Drittel der Menschen leiden im Alter an drei oder mehr chronischen Krankheiten. Der Blutdruck ist viel zu
hoch, das Kreuz schmerzt
bei jeder Bewegung und
die Cholesterinwerte im Blut zeigen, dass eine Fettstoffwechselstörung vorliegt. Bluthochdruck, chronische Rücken
schmerzen und eine Fettstoffwechselstörung
gleichzeitig zu haben, ist keine Seltenheit. Vielmehr sind diese drei Volkskrankheiten eine der häufigsten Kombinationen
chronischer Krankheiten im Alter. Auch Bluthochdruck, Rückenschmerzen
gemeinsam mit einer Gelenkarthrose sind ganz oben auf der Rangliste der häufigsten Mehrfacherkrankungen.
Im Alter an drei oder mehr chronischen Krankheiten zu leiden, ist hierzulande nicht die Ausnahme, sondern die Regel. 62 Prozent der Menschen über 65 Jahre, also fast zwei Drittel, sind multimorbid. Das heißt, sie erfüllen das medizinische Kriterium, an mindestens drei chronischen Krankheiten gleichzeitig erkrankt zu sein. Welche Konsequenzen hat das? „Jede einzelne Erkrankung muss behandelt werden. Aber das ist nicht so trivial wie es klingen mag. Denn die Krankheiten und auch die Medikamente beeinflussen sich gegenseitig. Das heißt, ich muss als Arzt sowohl die einzelnen Krankheiten im Blick haben, zugleich aber auch die Triade, das Quartett oder das Quintett“, erklärt Professor Dr. Hendrik van den Bussche vom Universitätsklinikum Hamburg-Eppendorf. Er ist Sprecher des vom Bundesministerium für Bildung und Forschung (BMBF) geförderten Forschungsverbundes MultiCare. Die beteiligten Wissenschaftlerinnen und Wissenschaftler wollten verstehen, welche Krankheiten im Alter häufig gemeinsam auftreten, welche Probleme daraus entstehen und wie die medizinische Versorgung von multimorbiden Patienten verbessert werden könnte.
Multimorbidität entziffern
Um der Multimorbidität auf die Spur zu kommen, analysierten die Forscher zunächst die Daten von mehr als 120.000 Menschen über 65. Das Ergebnis: Es gibt fast nichts, was es nicht gibt. Das heißt, von den theoretisch möglichen mehr als 15.000 Dreierkombinationen aus 46 verschiedenen Krankheiten fand das Team um van den Bussche tatsächlich 99 Prozent in ihrem Datensatz wieder. Hinter dem Begriff „Multimorbidität“ verbirgt sich somit eine extreme Vielfalt an Krankheitskombinationen. „Das Eigentümliche an der Multimorbidität ist, dass es einerseits einige wenige Gemeinsamkeiten in der Behandlung gibt. Jede einzelne Variante der Multimorbidität hat aber andererseits auch ganz spezifische Muster an Folgen für den Patienten und erfordert eigene, spezifische Behandlungsansätze“, betont van den Bussche.
Natürlich gibt es häufige und weniger häufige Kombinationen von Krankheiten. Fast die Hälfte aller multimorbiden Patienten leidet an einer Kombination aus drei der sechs häufigsten Krankheiten: Bluthochdruck, Fettstoffwechselstörungen, chronische Kreuzschmerzen, Diabetes mellitus, Arthrosen und koronare Herzkrankheit. Für Professorin Dr. Annette Peters vom Helmholtz Zentrum München, die im KORA-Age Forschungsverbund, ebenfalls mit Unterstützung von Fördermitteln des BMBF, das Thema Multimorbidität erforscht, ist klar: „Das gehäufte Auftreten mancher chronischer Erkrankungen lässt auf ähnliche Mechanismen bei der Entstehung schließen. Eine gezielte Gesundheitsförderung älterer Menschen könnte die Entstehung einzelner Krankheiten verhindern oder verzögern und die Lebensqualität im Alter erhöhen. Diese Maßnahmen müssen allerdings auf das Geschlecht, das Alter und die Vorerkrankungen abgestimmt werden, um wirksam zu sein.“ Personen über 65 Jahre benötigen somit eine umfassende medizinische Versorgung. Das Problem dabei sei weniger, dass nicht genug Fachärzte in die Behandlung einbezogen werden, sondern dass diese verschiedenen Fachärzte sich selten untereinander verständigen. „Die Behandlung verläuft häufig unkoordiniert. Eine ganz wichtige Funktion hat dabei der Hausarzt. Er muss der Lotse im Dschungel der zahlreichen Behandlungen und Anbieter sein“, sagt der Allgemeinmediziner van den Bussche.
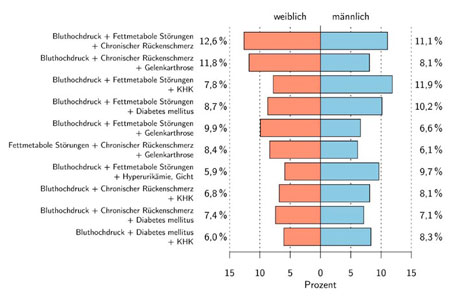
Die häufigsten Dreierkombinationen von chronischen Krankheiten bei älteren Menschen. KHK steht für Koronare Herzkrankheit.
Mehr Zeit für Gespräche
Ein erster Schritt, die Versorgung älterer multimorbider Patientinnen und Patienten zu verbessern, ist die Kommunikation zwischen Ärzten und Patien
ten zu intensivieren. „Das heißt schlicht und einfach, wenn man mehr miteinander redet, kann der Arzt das Befinden seines Gegenübers besser einschätzen. Durch ein Gespräch kann man besser herausfinden, welche Krankheit, welches Problem den Patienten am meisten bekümmert, welche Prioritäten der Patient selber hat und wo ihn am meisten der Schuh drückt. Gleichzeitig verstehen die Patienten ihre Krankheiten beziehungsweise die Interaktion zwischen diesen Krankheiten besser“, erklärt van den Bussche.
Um die Kommunikation zwischen Hausärztinnen und Hausärzten sowie ihren Patientinnen und Patienten gerade in Bezug auf Behandlungsprioritäten zu optimieren, schulten die Mitarbeiter des MultiCareVerbundes Hausärzte in narrativer Gesprächsführung. Bei dieser Gesprächstechnik wird der Patient aufgefordert, über seine Erfahrungen, Gedanken und Wünsche zu erzählen. Der Arzt hört vornehmlich zu, unterbricht nicht und gibt immer wieder Impulse, damit der Patient die Erzählung fortsetzt. Es zeigte sich, dass diese intensiven Gespräche von den meisten Hausärzten wie auch von den Patientinnen und Patienten als sehr positiv erlebt werden. Die Ärzte lernten die Prioritäten und Wünsche der alten Menschen besser kennen und bekamen vielfach neue Informationen. Gleichzeitig berichteten die Ärztinnen und Ärzte, dass ein so intensives Gespräch nicht bei jedem Kontakt geführt werden muss, sondern in der Regel einbis zweimal im Jahr. Ein Arzt sagte am Ende des Projektes: „Für mich gilt ab sofort: Mehr zuhören und nicht so schnell zu einer Entscheidung kommen. Wenn ein Patient zu mir kommt, sage ich jetzt: Erzählen Sie mal und dann hör ich erst mal zu.“
Fazit: Die narrative Gesprächstechnik und ein intensives Arzt-Patienten-Gespräch von etwa 30 Minuten pro Jahr können helfen, die Behandlung von Patientinnen und Patienten mit Multimorbidität besser auf ihre individuellen Bedürfnisse abzustimmen.
Alles auf den Tisch: Medikamentencheck
Ein wichtiger Gesprächsinhalt sollte dabei immer auch die Frage nach der Medikation sein. Denn ältere multimorbide Patientinnen und Patienten nehmen meist viele verschiedene Medikamente ein. Doch nicht immer so, wie es sich der behandelnde Arzt wünscht: Nur etwa die Hälfte der verordneten Medikamente werden tatsächlich eingenommen. Andererseits kommen vielfach nicht verschriebene, selbst gekaufte Präparate hinzu. „Ein weiteres Problem bei der Medikation ist, dass die Hausärzte nicht immer erfahren, was andere Ärzte an Medikamenten verordnet haben“, sagt van den Bussche. Deshalb wurden die Patienten in der MultiCareStudie gebeten, alle Medikamente, die sie zu Hause haben, zu dem Gesprächstermin mitzubringen. „Dann baten die Ärzte ihre Patienten, ein Medikament nach dem anderen auf den Tisch zu legen. Sie sollten erzählen, wann, wie und ob ie das Medikament überhaupt nehmen und welche Erfahrungen sie damit haben. Das führte nicht selten dazu, dass die Ärzte empfahlen, einzelne Medikamente probeweise abzusetzen“, so van den Bussche. Derzeit läuft eine Untersuchung, ob dieser Medikamentencheck dazu beitragen kann, die Polypharmazie im Alter sinnvoll zu verringern. „Sollte unsere Studie die Wirksamkeit und Akzeptanz des Verfahrens bestätigen, werden wir uns dafür einsetzen, eine gesonderte Abrechnungsziffer für einen solchen Medikamentencheck beim Hausarzt für multimorbide Patienten zu erwirken.“
Zufrieden trotz Krankheit
 Mehr Zeit für Gespräche verbessert die Behandlung multimorbider Patientinnen und Patienten. Die Wissenschaftlerinnen und Wissenschaftler des Forschungsverbundes KORA-Age wollten wissen, wie Menschen ihr Leben im Alter meistern – trotz Mehrfacherkrankung, trotz abnehmender Funktionsfähigkeit des Körpers und trotz Einschränkungen in der seelischen Gesundheit. Hierzu haben sie 4.500 Bürgerinnen und Bürger im Raum Augsburg zwischen 65 und 97 Jahren befragt. Das Ergebnis: Fast 60 Prozent der Teilnehmenden berichteten, dass sie an zwei oder mehr Erkrankungen leiden. „Aber nicht jede Erkrankung beeinträchtigt die Lebensqualität gleichermaßen“, sagt Professor Dr. Rolf Holle vom Helmholtz Zentrum München. Insbesondere durch Diabetes, Herzleiden und Schlaganfall nehmen die Mobilität der Betroffenen und ihre Möglichkeit ab, allgemeine Tätigkeiten zu verrichten. Zugleich treten vermehrt Probleme auf, sich selber zu versorgen und auch Schmerzen, Angst und Depressionen nehmen zu. Die gute Nachricht: Trotzdem gaben 80 Prozent der Teilnehmenden an, sich wohlzufühlen und zufrieden zu sein. Ein entscheidender Faktor, der zum Wohlbefinden beiträgt, ist die Möglichkeit, soziale Kontakte knüpfen und pflegen zu können. Neben dem persönlichen Netzwerk aus Familie, Freundeskreis und Nachbarschaft sind den alten Menschen dabei auch kommunale Angebote, wie beispielsweise Begegnungsstätten und Seniorentreffs, wichtig. In KORA-Age wurden die Senioren deshalb auch nach Verbesserungsmöglichkeiten dieser Angebote befragt. Das Ergebnis: In Bezug auf die Barrierefreiheit im öffentlichen Raum besteht weiter großer Handlungsbedarf.
Mehr Zeit für Gespräche verbessert die Behandlung multimorbider Patientinnen und Patienten. Die Wissenschaftlerinnen und Wissenschaftler des Forschungsverbundes KORA-Age wollten wissen, wie Menschen ihr Leben im Alter meistern – trotz Mehrfacherkrankung, trotz abnehmender Funktionsfähigkeit des Körpers und trotz Einschränkungen in der seelischen Gesundheit. Hierzu haben sie 4.500 Bürgerinnen und Bürger im Raum Augsburg zwischen 65 und 97 Jahren befragt. Das Ergebnis: Fast 60 Prozent der Teilnehmenden berichteten, dass sie an zwei oder mehr Erkrankungen leiden. „Aber nicht jede Erkrankung beeinträchtigt die Lebensqualität gleichermaßen“, sagt Professor Dr. Rolf Holle vom Helmholtz Zentrum München. Insbesondere durch Diabetes, Herzleiden und Schlaganfall nehmen die Mobilität der Betroffenen und ihre Möglichkeit ab, allgemeine Tätigkeiten zu verrichten. Zugleich treten vermehrt Probleme auf, sich selber zu versorgen und auch Schmerzen, Angst und Depressionen nehmen zu. Die gute Nachricht: Trotzdem gaben 80 Prozent der Teilnehmenden an, sich wohlzufühlen und zufrieden zu sein. Ein entscheidender Faktor, der zum Wohlbefinden beiträgt, ist die Möglichkeit, soziale Kontakte knüpfen und pflegen zu können. Neben dem persönlichen Netzwerk aus Familie, Freundeskreis und Nachbarschaft sind den alten Menschen dabei auch kommunale Angebote, wie beispielsweise Begegnungsstätten und Seniorentreffs, wichtig. In KORA-Age wurden die Senioren deshalb auch nach Verbesserungsmöglichkeiten dieser Angebote befragt. Das Ergebnis: In Bezug auf die Barrierefreiheit im öffentlichen Raum besteht weiter großer Handlungsbedarf.
Forschungsverbünde zur „Gesundheit im Alter“
 Alt zu werden und gesund zu bleiben – diesem Ziel ist die Menschheit bereits ein gutes Stück näher gekommen: Seit 1960 ist die Lebenserwartung in den OECD-Mitgliedsländern um rund elf Lebensjahre gestiegen. Zufrieden trotz Mehrfacherkrankung – das sind die meisten älteren Menschen. Für dieses Ergebnis haben die Forscherinnen und Forscher detaillierte Befragungen durchgeführt. Dies ist nicht zuletzt den enormen Fortschritten der medizinischen Forschung und Versorgung zu verdanken. Aber: Etwa 60 Prozent der Menschen über 65 Jahre haben mindestens drei chronische Erkrankungen. Das Bundesministerium für Bildung und Forschung (BMBF) unterstützt deshalb Wissenschaftlerinnen und Wissenschaftler dabei, die medizinische Versorgung älterer Menschen weiter zu verbessern. Seit 2007 fördert das Ministerium sechs Forschungsverbünde zur „Gesundheit im Alter“ mit rund 35 Millionen Euro. Ergebnisse ihrer Arbeiten und künftige Herausforderungen wurden im Oktober 2013 auf einer gemeinsamen Veranstaltung in Hamburg diskutiert. Im BMBF-Newsletter werden ab sofort in loser Folge Ergebnisse der Forschungsverbünde vorgestellt.
Alt zu werden und gesund zu bleiben – diesem Ziel ist die Menschheit bereits ein gutes Stück näher gekommen: Seit 1960 ist die Lebenserwartung in den OECD-Mitgliedsländern um rund elf Lebensjahre gestiegen. Zufrieden trotz Mehrfacherkrankung – das sind die meisten älteren Menschen. Für dieses Ergebnis haben die Forscherinnen und Forscher detaillierte Befragungen durchgeführt. Dies ist nicht zuletzt den enormen Fortschritten der medizinischen Forschung und Versorgung zu verdanken. Aber: Etwa 60 Prozent der Menschen über 65 Jahre haben mindestens drei chronische Erkrankungen. Das Bundesministerium für Bildung und Forschung (BMBF) unterstützt deshalb Wissenschaftlerinnen und Wissenschaftler dabei, die medizinische Versorgung älterer Menschen weiter zu verbessern. Seit 2007 fördert das Ministerium sechs Forschungsverbünde zur „Gesundheit im Alter“ mit rund 35 Millionen Euro. Ergebnisse ihrer Arbeiten und künftige Herausforderungen wurden im Oktober 2013 auf einer gemeinsamen Veranstaltung in Hamburg diskutiert. Im BMBF-Newsletter werden ab sofort in loser Folge Ergebnisse der Forschungsverbünde vorgestellt.
Ansprechpartner:
Prof. Dr. Annette Peters und Prof. Dr. Rolf Holle
Helmholtz Zentrum München
Ingolstädter Landstraße 1
85764 Neuherberg
Tel.: 089 3187-4566/-4192
Fax: 089 3187-3364/-3375
E-Mail: peters@helmholtz-muenchen.de
holle@helmholtz-muenchen.de
Prof. Dr. Hendrik van den Bussche
Institut für Allgemeinmedizin
Universitätsklinikum HamburgEppendorf
Tel.: 040 2271-5823
Fax: 040 2271-5825
E-Mail: bussche@uke.de