Als im Jahr 1989 ein defektes Gen als Ursache der Lungenerkrankung Mukoviszidose entdeckt wurde, waren die Hoffnungen groß. Warum nicht das mutierte Gen durch seine intakte Variante ersetzen? Durch Gentherapie. Doch was so logisch klang, ließ sich in der Praxis nicht umsetzen. Bislang waren alle Bemühungen erfolglos. Ein Forscherteam erprobt jetzt einen ganz neuen Ansatz: Statt einer Gentherapie mit DNA testen sie eine sogenannte Transkript-Therapie mit mRNA. (Newsletter 56 / März 2012)
Die Ursache liegt in einem Gen. Bei Patientinnen und Patienten mit Mukoviszidose (Zystische Fibrose) ist das Gen für den Ionenkanal CFTR mutiert. Die Folge: Der Wasserhaushalt der Lunge gerät aus dem Gleichgewicht. Schleim, der normalerweise die Bronchien benetzt, wird zähflüssig und verstopft die Atemwege. Die Gefahr für Lungeninfektionen steigt. Bislang gibt es für die Betroffenen keine Heilung. „Lange Zeit hatte man gehofft, Patienten mit Zystischer Fibrose mit Hilfe einer Gentherapie heilen zu können. Aber bis heute ist das nicht gelungen“, erklärt Prof. Dr. Wolf-Michael Weber von der Universität Münster – Partner in dem vom Bundesministerium für Bildung und Forschung (BMBF) geförderten Verbundprojekt „Transfer von CFTR-mRNA zur Behandlung der Zystischen Fibrose“. Eine der vielen Schwierigkeiten für eine Gentherapie im Falle der Zystischen Fibrose ist die zu geringe Effizienz des Einschleusens von DNA in die Zellen.
Eine große Barriere stellt hierbei die Hülle des Zellkerns dar, die das DNA-Molekül überqueren muss, um aktiv zu werden. Um diese Schwierigkeiten zu umgehen, hatte ein Forscherteam um Verbundkoordinator Professor Dr. Joseph Rosenecker und Privatdozent Dr. Carsten Rudolph eine Idee: Warum nicht statt CFTR-DNA die entsprechende mRNA-Kopie benutzen? Also statt einer Gen- eine Transkript-Therapie entwickeln? „Dabei schlägt man zwei Fliegen mit einer Klappe“, beschreibt Professor Rosenecker. „Zum einen ist das mRNA-Molekül wesentlich kleiner als die entsprechende DNA und zum anderen muss die mRNA nicht in den Zellkern gelangen, um als Vorlage für das intakte CFTR Protein zu dienen.“ Mit Unterstützung des BMBF haben die Verbundpartner von der Ludwig-Maximilians- Universität München, der Westfälischen Wilhelms-Universität Münster, der Medizinischen Hochschule Hannover und des Fraunhofer-Instituts in Potsdam ihre Idee in die Tat umgesetzt.
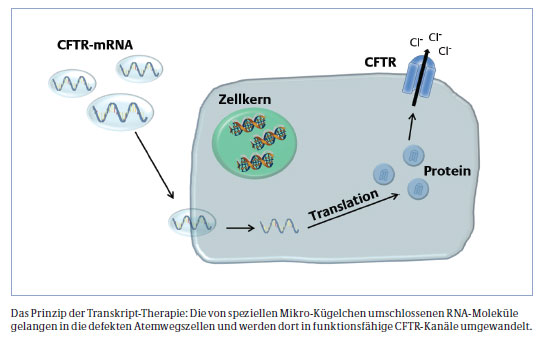
Da mRNA aber nur schlecht von Zellen aufgenommen wird, mussten die Forscher zunächst Moleküle entwickeln, welche die mRNA umschließen, in die Atemwegszellen transportieren und dort freisetzen. „Wir nutzen hierfür unter anderem spezielle Transportvehikel die mit Polyethylenglycol umhüllt sind“, sagt Professor Dr. Jean-Francois Lutz vom Fraunhofer-Institut in Potsdam. Die so geschützte mRNA schleusten Professor Weber und seine Kolleginnen und Kollegen anschließend – zunächst im Reagenzglas – in Atemwegszellen von Mukoviszidose-Patienten. Und tatsächlich: Die mRNA erfüllt ihre Aufgabe. „Mit Hilfe der mRNA konnten die defekten Zellen wieder funktionsfähige CFTR-Kanäle herstellen.“
Die Lunge: Ort des Geschehens für das RNA-Spray. Die Entwicklung der Transkript-Therapie machte einen weiteren Schritt nach vorn. In den Arbeiten um Privatdozent Rudolph konnte die Wirkdauer der mRNA verlängert und außerdem verhindert werden, dass die eingeschleusten mRNA-Moleküle vom Immunsystem als fremd erkannt werden. Hierfür entwickelten sie chemisch modifizierte mRNA, so genannte stabilisierte nicht-immunogene mRNA, kurz SNIM RNA. Mit dieser stabilen und für das Immunsystem getarnten RNA wurden lungenkranke Mäuse behandelt, die einen Gendefekt im Surfactant Protein B tragen. Diese Mutation führt auch beim Menschen zu einer schweren Erkrankung der Lunge. Der Trick: Die Mäuse atmeten die SNIM RNA des intakten Gens für das Surfactant Protein B als Spray ein. „So gelangen die therapeutischen Moleküle direkt in die Lunge, also an den Ort, wo sie aktiv werden sollen“, erklärt der Verbundpartner Privatdozent Rudolph vom Dr. von Haunerschen Kinderspital in München, der inzwischen die Firma ethris GmbH zur Kommerzialisierung der neuen Technologie gegründet hat. Mit Erfolg: Die Lunge der Tiere produzierte wieder gesundes Surfactant Protein B und erholte sich. „Das lässt uns hoffen, dass unsere neue Therapie zukünftig auch Patienten helfen könnte“, sagt Privatdozent Rudolph. Hierfür sind aber noch zahlreiche Untersuchungen notwendig.
Mukoviszidose – Wenn zäher Schleim die Lunge Verstopft
Die Mukoviszidose, auch Zystische Fibrose genannt, ist eine genetisch bedingte Stoffwechselerkrankung, die zu einer gestörten Sekretion von Chloridionen in der Lunge führt. Bei gesunden Menschen scheiden die Zellen Wasser in den Lungeninnenraum ab – es entsteht Schleim, der die Bronchien benetzt. Dieser Schleim wird mitsamt Bakterien, Staub- und Schmutzpartikeln permanent von kleinen Härchen nach außen befördert und schließlich abgehustet oder unbemerkt geschluckt. Bei Mukoviszidose-Patienten funktioniert diese Selbstreinigung nicht, da der Wasserhaushalt aller Drüsenzellen im Körper gestört ist. Ihr Schleim ist so zäh, dass er die Atemwege verstopft. In Deutschland sind rund 8000 Menschen an Mukoviszidose erkrankt. Die Erkrankung wird durch einen rezessiv vererbten Gendefekt des Gens CFTR (cystic fibrosis transmembrane conductance regulator) hervorgerufen, d. h. Menschen erkranken nur, wenn sie von beiden Elternteilen eine mutierte Genvariante erben.
Wie funktioniert die Gentherapie?
Viele Krankheiten entstehen aufgrund von Fehlfunktionen in Genen. Um solche Erbkrankheiten oder Gendefekte zu behandeln, werden bei einer Gentherapie Gene oder Genabschnitte mit der korrekten Erbinformation in Körperzellen oder Gewebe der Betroffenen eingefügt. Die Gene wirken dann wie ein Medikament: Die korrekte DNA wird in RNA und schließlich in Proteine umgewandelt. Je nach Methode verbleiben die „neuen“ Gene über Tage, Wochen, Monate oder Jahre in den Körperzellen. Derzeit werden Gentherapien weltweit in zahlreichen klinischen Studien erprobt – überwiegend bei schweren Krankheiten, bei denen konventionelle Therapien versagen. Dennoch befindet sich die Gentherapie noch in der Entwicklung und birgt Risiken: So erkrankten zum Beispiel in Frankreich vier Patienten, die wegen einer schweren Immunerkrankung gentherapeutisch behandelt wurden, Jahre später als Folge an Leukämie.
Ansprechpartner:
Prof. Dr. Joseph Rosenecker
Dr. von Haunersches Kinderspital des Klinikums der Universität München
Lindwurmstr. 2a
80337 München
Tel.: 089 5160 7711
Fax: 089 5160 7846
E-mail: wmw@uni-muenster.de
Prof. Dr. Wolf-Michael Weber
Institut für Tierphysiologie
Westfälische Wilhelms-Universität Münster
Hindenburgplatz 55
48143 Münster
Tel.: 0251 8321-782
Fax: 0251 8321-785
E-Mail: wmw@uni-muenster.de
Priv.-Doz. Dr. Carsten Rudolph
ethris GmbH
Lochhamer Str. 11
82152 Martinsried
Tel.: 089 89 55 788 0
Fax: 089 89 55 788 18
E-mail: info@ethris.com