Ein Wissenschaftsverbund unter der Leitung des Deutschen Rheuma-Forschungszentrums in Berlin erforscht die Ursachen chronischer Entzündungen. Die Erkenntnisse können neue Therapieansätze liefern. Erste Erfolge gibt es bereits bei der Behandlung von Neurodermitis.
Sobald ein Krankheitserreger eindringt, bringt der Körper seine „Abwehrspieler“ in Stellung. Ein Wettkampf beginnt: Die Immunzellen müssen die Eindringlinge angreifen und unschädlich machen. Nur dann können sie den Ausbruch der Krankheit verhindern. Doch das Immunsystem kann auch zum gefährlichen Gegner des Körpers werden, wenn es zwischen körpereigenen Zellen und Fremdstoffen wie Viren oder Bakterien nicht mehr unterscheidet. Dann reagieren die Abwehrzellen über, greifen Haut, Knochen, Organe oder Nervenzellen an. Gesundes Gewebe wird beschädigt, die betroffenen Areale sind permanent entzündet.
Dies kann der Beginn einer schweren chronischen Erkrankung sein. Hierzu zählen Autoimmunerkrankungen wie multiple Sklerose, rheumatoide Arthritis oder Diabetes Typ 1, aber auch chronisch entzündliche Darmerkrankungen wie Morbus Crohn oder Colitis Ulcerosa. In Deutschland sind allein etwa vier Millionen Menschen von Autoimmunerkrankungen betroffen. Noch ist es nicht gelungen, die Entstehung dieser Krankheiten vollständig aufzuklären.
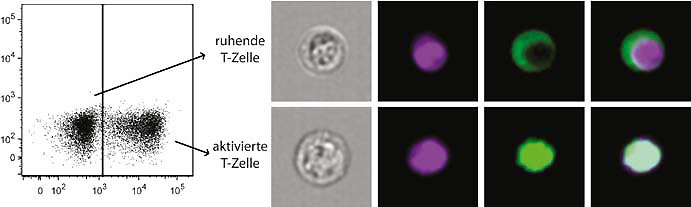
Mithilfe einer Kombination verschiedener Verfahren lassen sich aktivierte und ruhende T-Zellen im Blut des Menschen nachweisen.
Dr. Timo Lischke, Deutsches Rheuma-Forschungszentrum Berlin
Abwehrzellen richten sich auf falschen Entzündungszustand ein
Die Wissenschaftsteams unter der Leitung des Deutschen Rheuma-Forschungszentrums in Berlin sind diesem Ziel nun ein Stück näher gekommen: Die Forscherinnen und Forscher fahnden nach den entscheidenden Schaltstellen, die steuern, ob die Immunantwort in die richtige oder die falsche Richtung läuft. Hier wollen sie ansetzen, um die Gründe für eine Fehlleitung des Immunsystems zu verstehen – und damit letztendlich den Grundstein für neue Therapien von chronisch entzündlichen Erkrankungen legen.
Bei der Immunabwehr folgen die beteiligten Zellen einem hochkomplexen Regelwerk. Wechselseitig kontrollieren sie ihre Aktivitäten. Dabei geben zentrale Schaltstellen die Richtung vor. „Wird eine Entzündung chronisch, justieren sich diese Schaltstellen neu. Sie halten die Immunzellen in einem andauernden Aktivierungszustand“, erklärt Projektleiterin Professor Dr. Ria Baumgrass. Ist das Abwehrsystem des Körpers einmal außer Kontrolle geraten, gibt es bislang keine Möglichkeit, die Weichen wieder zurückzustellen. „Die Immunzellen richten sich dauerhaft auf den falschen Zustand ein“, sagt Baumgrass.
Gleichgewicht des Immunsystems wieder herstellen
Bei chronischen Darmerkrankungen wie Morbus Crohn schießen die Abwehrzellen über das Ziel hinaus. Die Folge sind immer wiederkehrende Entzündungsschübe, die die Betroffenen erheblich belasten.
Thinstock - Staras
Eine entscheidende Rolle bei der Immunantwort des Körpers spielen die sogenannten T-Zellen, die bei der Abwehr verschiedene Aufgaben übernehmen. Die „proinflammatorischen T-Zellen“ verstärken die Entzündung, wenn etwa ein Virus den Körper angreift. Die „regulatorischen T-Zellen“ haben dagegen eine Kontrollfunktion. Im entscheidenden Moment dämpfen sie die Entzündungsreaktion und sorgen dafür, dass das Immunsystem nicht übers Ziel hinausschießt. „Bei chronisch entzündlichen Erkrankungen ist diese Balance dauerhaft gestört“, erklärt Baumgrass. Das Forschungsteam nimmt daher die Regulierung der T-Zellen auf molekularer Ebene genau in den Blick. Die zentralen Fragen sind: Was führt dazu, dass das Gleichgewicht zwischen entzündungsfördernden und -hemmenden T-Zellen gestört wird? Und warum sind die einen aktiver als die anderen bzw. vermehren sich die einen zu viel oder die anderen zu wenig?
Bislang setzen Mediziner bei der Behandlung chronisch entzündlicher Erkrankungen häufig sogenannte Immunsuppressiva ein. Sie unterdrücken das gesamte Immunsystem und haben daher erhebliche Nebenwirkungen. Die Patientinnen und Patienten sind anfälliger für Infektionen und haben ein erhöhtes Tumorrisiko. Die Berliner Wissenschaftlerinnen und Wissenschaftler wollen dagegen die Basis für die Entwicklung von Wirkstoffen legen, die das fehlgeleitete Immunsystem wieder in die richtige Bahn lenken. Kurz gesagt geht es darum, das Gleichgewicht der Immunabwehr wieder herzustellen und die permanente Entzündung somit abzuschalten.
Entscheidender Fortschritt bei der Behandlung von Neurodermitis
Erste Erfolge gibt es bereits: So haben die Erkenntnisse des Berliner Wissenschaftlerteams dazu beigetragen, die Behandlung von Neurodermitis entscheidend zu verbessern. Bei der Therapie schwerer Verlaufsformen dieser Erkrankung wird bislang ein Immunsuppressivum eingesetzt. In Zusammenarbeit mit Professorin Margitta Worm von der Berliner Charité hat das Team um Baumgrass herausgefunden, dass es wirksamer ist, eine niedrigere Dosis des Medikaments zu verabreichen. „Die Gabe von zu viel Immunsuppressivum ist kontraproduktiv. Sie dämpft die überschießende Abwehrreaktion des Körpers, aber hemmt zugleich auch die Bildung der regulatorischen T-Zellen“, erklärt Baumgrass. Eine geringere Menge des Wirkstoffs zügelt dagegen ebenfalls die „Entzündungstreiber“, die proinflammatorischen T-Zellen, gibt dem Immunsystem aber gleichzeitig noch die Chance, sich selbst wieder ins Lot zu bringen.
Schnelltest bei chronischen Darmentzündungen
Derzeit erforschen die Projektgruppen von Professor Andreas Radbruch und Ria Baumgrass auch die Möglichkeiten, die T-Zell-Regulierung bei chronischen Darmentzündungen zu beeinflussen. Zugleich entwickeln sie ein Prognose-Instrument, um den Verlauf der Krankheit präziser vorhersagen zu können. Ein schneller Test soll zeigen, wie viele entzündungsfördernde T-Zellen im Blut der Betroffenen vorhanden sind. „Je mehr aktivierte T-Zellen, desto schlechter ist die Prognose für den weiteren Verlauf der Krankheit“, sagt Baumgrass. „Mit unserem Test könnten die Mediziner ihre Behandlung entsprechend anpassen und schnell eingreifen, wenn eine dramatische Entwicklung zu erwarten ist.“
Schnelles Eingreifen ist bei chronisch entzündlichen Erkrankungen essenziell. Denn sie laugen das Immunsystem dauerhaft aus. „Man kann sich das wie bei einem Marathonläufer vorstellen, der immer weiterläuft“, beschreibt Baumgrass. „Wenn er am Ende einen Sprint machen möchte, ist er dafür viel zu erschöpft.“ So sei es auch mit den Immunzellen. Wenn sie die ganze Zeit aktiv sind, fehle ihnen die Kraft für ihre eigentliche Aufgabe, die Abwehr von feindlichen Angriffen auf den Körper.
Ansprechpartnerin:
Prof. Dr. Ria Baumgrass
Deutsches Rheuma-Forschungszentrum Berlin (DRFZ)
Charitéplatz 1
10117 Berlin
030 28460-732
030 28460-604
baumgrass@drfz.de